Ključne stavke:
- HIV preventivni programi su programi čiji je cilj zaustaviti prijenos HIV-a.
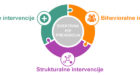
- HIV preventivni programi uključuju kombinaciju bihevioralnih, biomedicinskih i strukturalnih strategija.
- Unatoč napretku HIV preventivnih programa, napredak u sprječavanju novih infekcija usporio se u zadnjih 10 godina iz čega se može zaključiti kako je potrebno više ulagati u takve programe i prilagođavati ih potrebama društva.
- HIV preventivni programi trebaju biti usmjereni na regije visoke prevalencije, takozvane “hotspotove”, te odgovarati na potrebe visokorizičnih skupina.
U početku, HIV preventivni programi provodili su se samo korištenjem bihevioralnih strategija, odnosno promjenom ponašanja. ABC pristup (“apstitencija, budi vjeran, koristi kondom”) korišten je godinama kao odgovor na rastuću epidemiju u supsaharskoj Africi.
Ipak, sredinom 2000-ih, postalo je jasno kako je u misiji prevencije HIV-a potrebno integrirati sociokulturalne, pravne, ekonomske, političke i druge situacijske faktore. Kako se situacija rastuće epidemije kristalizirala, kombinirani pristup zamijenio je klasični ABC pristup u preventivnim programima.
Iako su neke zemlje postigle sjajan uspjeh u padu broja novooboljelih, druge zemlje nisu postigle mjerljivi napredak, a neke su čak prijavile zabrinjavajući porast broja infekcija. Kao rezultat, pad incidencije HIV-a usporen je posljednjih godina. Između 2010. i 2015. broj novooboljelih na godišnjoj razini ostao je nepromjenjiv te se kreće oko 1,9 milijuna.
S ciljem zaustavljanja HIV-a kao prijetnje općem zdravlju, UNAIDS je 2014. postavio ambiciozni cilj do 2020. smanjiti godišnji broj novih infekcija na ispod 500.000, a do 2030. ispod 200.000. Ovo je poznato kao UN-ova fast-track strategija. Ipak, kako je zabilježen broj novih infekcija u 2015. četiri puta veći od planiranog cilja za 2020., jasno je da je napredak u borbi protiv HIV-a usporen.
Kombinirani pristup objedinjuje biomedicinske, bihevioralne i strukturalne intervencije umjesto samo bihevioralnog pristupa, poput distribucije kondoma. Uključuje faktore poput infrastrukture, lokalne kulture, tradicije te populacije najviše pogođene infekcijom. Spomenute intervencije mogu biti implementirane na više razina: na individualnoj razini, na razini zajednice i na razini društva. UNAIDS ohrabruje jedinice uključene u korištenje kombiniranog pristupa
UNAIDS definira kombinirani pristup prevenciji kao program zajednice baziran na pravima i činjenicama koji koristi kombinaciju biomedicinskih, bihevioralnih i strukturalnih intervencija koje pridaju veću važnost trenutnim potrebama HIV prevencije usmjerene prema pojedincu i zajednici s ciljem održivog smanjivanja novih infekcija HIV-om. Primjerice, mladi u državama visoke HIV incidencije ne trebaju samo kondome. Trebaju i edukaciju o seksualnosti te pristup zdravstvenim i reproduktivnim uslugama bez ekonomskih i zakonskih barijera poput visoke cijene i potrebe za dopuštenjem roditelja. Kombinacija paketa za MSM populaciju (muškarce koji imaju spolne odnose s muškarcima) trebao bi sadržavati kondome, lubrikante, PrEP (preekspozicijsku profilaksu) i kontakte lokacija na kojima se bez straha mogu obratiti ako dožive stigmatizirajuća iskustva. Paket za osobe koje injektiraju drogu trebao bi uključivati needle exchange usluge i mogućnost zamjenske terapije. Ipak, nedovoljno zemalja uključilo se u dosljedno provođenje ovakvih programa.
„Znaj svoju epidemiju, znaj svoj odgovor“
Prije odabira paketa koji je prikladan za konkretnu epidemiju HIV-a, potrebna je jasna slika epidemije bazirana na činjenicama.
Poznat kao pristup zvan „Znaj svoju epidemiju, znaj svoj odgovor“, ovo je početni stadij kombiniranog sustava i sastoji se od niza vježbi kojima se klasificira epidemija (primjerice, je li epidemija općenita ili je specifična, tj. vezana za određenu grupaciju ljudi). To uključuje ispitivanja o načinu prijenosa, zahvaćenim populacijama i identificiranje trendova vezanih za epidemiju (poput epidemije među mlađom populacijom).
Niže su opisani preporučeni koraci za voditelje takvih programa.
Proces koji potiče uključivanje i baziran je na dokazima.
To znači da se u proces uključuju svi relevantni dionici: voditelji programa, civilna društva, donatori, vlade, kulturni vođe te, najvažnije, osobe koje žive s HIV/AIDS-om.
Identifikacija puteva prijenosa i zahvaćene populacije
Potrebno je znati kako se epidemija HIV-a širi i koje su konkretno populacije zahvaćene.
Identifikacija zahvaćenih geografskih područja
Potrebno je analizirati geografske razlike između zahvaćenih i nezahvaćenih područja, poput urbanih spram ruralnih područja.
Veličina zahvaćene populacije
Potrebno je osigurati alate za praćenje raširenosti i incidencije epidemije.
Identifikacija i razumijevanje strukturalnih faktora koji podržavaju HIV epidemiju
Potrebno je analizirati socijalne, pravne, ekonomske i kulturne čimbenike koji utječu na epidemiju poput kaznenih zakona i rodnih razlika.
Nakon pažljive analize, mogu se implementirati programi kombiniranog pristupa.
Studija slučaja: Znaj svoju epidemiju: planiranje HIV odgovora za gradove
Podaci velikih nacionalnih anketa u kućanstvima iz 30 zemalja pokazali su da je prevalencija HIV-a među odraslima u dobi 15-49 godina značajno veća u urbanim nego u ruralnim sredinama. Čak i u zemljama koje su primarno ruralne, gradovi su nositelji neproporcionalno veće HIV prevalencije od manje razvijenih sredina. Primjerice, u etiopskim gradovima živi 18% cijele etiopske populacije, ali je tamo 60% zastupljenosti HIV-om na nacionalnoj razini.
Kao odgovor na te podatke, UNAIDS i UN-Habitat pojačali su mjere prevencije u gradskim područjima kako bi smanjili broj novih HIV infekcija.
U prosincu 2014. godine, više od 190 osoba nadležnih za urbana područja zatražilo je konkretne akcije kao odgovor na istraživanje o prevalenciji. Uključili su vrlo velike gradove na jugu poput Bangkoka, Lagosa, Mumbaija i Santiaga, manje gradove poput Blantyrea, Jamaice i N’Djamena, predgrađa poput Côte d’Ivoirea, Kameruna, Zambije i Senegala te europske i sjevernoameričke gradove poput Amsterdama, Atene, Atlante, Bukurešta, Denvera, Ženeve i San Francisca.
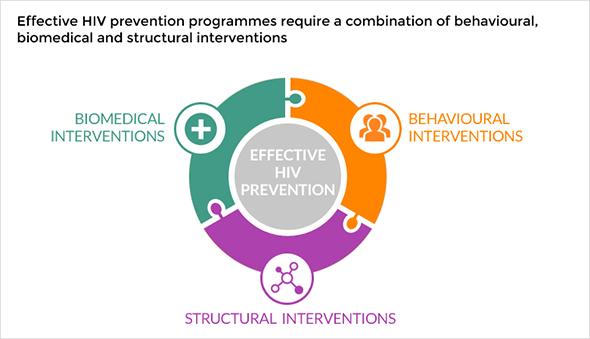
Bihevioralne intervencije
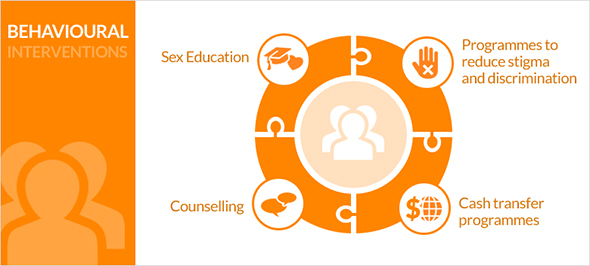
Bihevioralne intervencije nastoje smanjiti rizik prijenosa HIV-a proučavanjem rizičnih ponašanja. Kao takva, bihevioralna promjena osnovna je sastavnica kombiniranog pristupa.
Efektivna bihevioralna intervencija nudi uključujući način uvažavanja kulturalnog konteksta unutar kojeg se rizična ponašanja javljaju. Takvi programi sastoje se od kombinacije aktivnosti koje uključuju više ishoda, odnosno znanje, percepciju rizika, norme, vještine, seksualna ponašanja i usluge koje se odnose na HIV. Bihevioralna intervencija može za cilj imati smanjenje broja seksualnih partnera, poticanje na uključivanje u skrb i liječenje osoba koje žive s HIV-om, veće korištenje čistih igala među osobama koje injektiraju droge i učestaliju dosljednu i ispravnu uporabu kondoma. Do danas, ove intervencije pokazale su se najuspješnijima.
Primjeri bihevioralnih intervencija uključuju: pravo na edukaciju (poput edukacije o spolnim odnosima), savjetovanje i ostale oblike psihosocijalne podrške, smjernice za sigurno dojenje, programe za smanjenje stigme i diskriminacije te programe koji osiguravaju financijska sredstva za borbu protiv HIV-a.
Biomedicinske intervencije

Biomedicinske intervencije uključuju niz medicinskih i kliničkih postupaka za smanjenje transmisije HIV-om. Na primjer, jednostavan liječnički zahvat – obrezivanje – smanjuje rizik infekcije HIV-om do 60% u nezaštićenom heteroseksualnom odnosu.
Ove intervencije rijetko su kad nezavisne od ostalih tipova intervencija. Primjerice, ako muškarac ide na obrezivanje, često će biti testiran na HIV te će mu biti ponuđeno savjetovanje i edukacija o korištenju kondoma i sigurnim spolnim odnosima ako se radi o programu prevencije.
Primjeri biomedicinskih intervencija uključuju muške i ženske kondome, zdravstvene usluge vezane za spolno i reproduktivno zdravlje, samoinicijativno obrezivanje muškarca, antiretrovirusnu terapiju za sprječavanje infekcije vertikalnim putem (s majke na dijete), predekspozicijsku profilaksu, postekspozicijsku profilaksu, HIV testiranje i savjetovanje, needle exchange uslugu, zamjensku terapiju i provjeru krvne slike.
Studija slučaja: Upotreba kondoma
Kondomi su u središtu pozornosti strategije za prevenciju HIV-a. Oni su iznimno isplativa sredstva prevencije ne samo HIV-a već i mnogih drugih spolno prenosivih bolesti i neželjenih trudnoća. Procjenjuje se da je 45 milijuna infekcija HIV-om spriječeno upotrebom kondoma između 1990. i 2015.
Ipak, postoji problem u financiranju programa prevencije koji uključuju kondome. Primjerice, u supsaharskoj Africi postoji nedostatak potrebnih kondoma od preko 3 milijarde kondoma godišnje, što je više od 50% procijenjene potrebe.
Potrebno je spomenuti još neke probleme vezane za upotrebu kondoma. Primjerice, sudjelovanje žena u odlučivanju o upotrebi kondoma pri spolnom odnosu. Također, primjetan je i nedostatak lubrikanata i ženskih kondoma.
Strukturalne intervencije
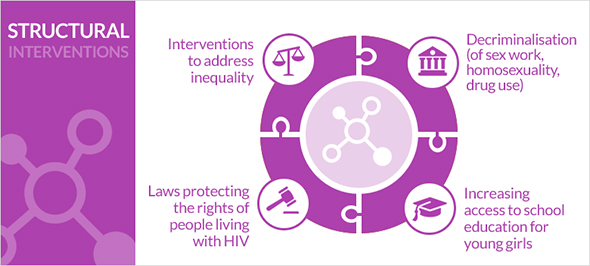
Strukturalne intervencije zahvaćaju pozadinske faktore koji čine pojedince ili skupine pojedinaca koje su u povišenom riziku od infekcije HIV-om. Postoje socijalni, ekonomski, politički i okolinski faktori.
Rizičnost za infekciju HIV-om pojačana je nejednakošću pojedinih skupina u društvu i predrasudama unutar pravnih, ekonomskih i socijalnih struktura društva. Primjerice, ako je spolni odnos muškarca s drugim muškarcem zločin, to umanjuje šanse da budu zahvaćeni programima distribucija kondoma, a ako su žene u društvu nejednake spram muškaraca, imat će manje hrabrosti sudjelovati u dogovoru oko upotrebe kondoma u heteroseksualnim odnosima dok manjak infrastrukture smanjuje povezanost pojedinaca sa zdravstvenim uslugama.
Osnaživanjem mladih djevojaka i žena, mlađe populacije i ostalih rizičnih skupina da se zauzmu i upoznaju svoja prava, dobiju kvalitetnu edukaciju o spolnom i reproduktivnom zdravlju, uživaju u zdravom životu i koriste mjere prevencije infekcije HIV-om dobivamo uspješnu kombiniranu strategiju za borbu protiv novih infekcija.
UNAIDS ističe nekoliko ključnih strukturalnih problema u borbi protiv HIV-a:
- Rodne razlike, što uključuje i nasilje temeljeno na rodu, pogoršavaju žensku ranjivost i čini ih rizičnijima za infekciju HIV-om
- Potrebe za autorizacijom od treće strane otežavaju mladima i adolescentima pristup zdravstvenim uslugama
- Rizične skupine suočavaju se s posebnom grupom problema, poput nasilja i povrede ljudskih prava, s naglaskom na žene u tim rizičnim skupinama koje su posebno zahvaćene
- Homofobija je značajna barijera kod muškaraca koji imaju spolne odnose s muškarcima
- Kriminalizacija istospolnih odnosa, nošenja odjeće suprotnog spola, seksualnih usluga i upotrebe droga povećava rizična ponašanja i sprječava povezivanje osoba sa zdravstvenim uslugama
- Stigma i diskriminacija u području HIV-a usporava proces prevencije HIV-a i povezanosti sa skrbi
Kako bi se prethodno navedene stavke spriječile, UNAIDS predlaže nekoliko praktičnih koraka:
- Ojačati zakonsku podlogu za sprječavanje nasilja u partnerskim odnosima
- Povećati pristup žena sekundarnoj edukaciji
- Koristiti financijska sredstva za ekonomsko jačanje žena, odnosno, kako bi se zadržale u školskom sustavu i kako bi donosile ispravne partnerske odluke
- Ukloniti potrebu za autorizacijom od treće strane kako bi žene i mladi imali pristup zdravstvenim uslugama spolnog i reproduktivnog zdravlja
- Dekriminalizirati istospolne odnose, nošenje odjeće suprotnog spola, seksualne usluge i posjedovanje droga za osobnu uporabu
- Provoditi programe koji su se prethodno pokazali uspješnima u borbi protiv stigme, diskriminacije i marginalizacije, uključujući i dostupnost zdravstvenih usluga
Postizanje maksimalnog uspjeha
Ako implementiramo dugoročne kombinirane programe prevencije koji odgovaraju potrebama skupina ljudi koje se najčešće zaražavaju HIV-om, i ako tome dodamo suzbijanje virusa u oboljelih, imamo ključ za sustavno smanjivanje broja novih HIV-infekcija na godišnjoj razini.
Moćni alati za prevenciju postoje i na međunarodnim i domaćim vlastima je da koriste te intervencije kombinirano i usmjereno na ljude kojima su najpotrebnije.
Neke zemlje već su pokazale da takvi preventivni programi mogu zaživjeti u nekoliko godina. Primjerice, Južna Afrika uspostavila je najveći svjetski program distribucije kondoma u nekoliko godina i time udvostručila broj kondoma po muškarcu i po godini u barem sedam od devet pokrajina.
Kombinirane prevencije osmišljene su kako bi relevantna tijela na njih reagirala i uvidjela njihovu važnost. Ako je odgovor relevantnih vlasti prespor, godišnji broj novih HIV infekcija mogao bi ostati na istoj razini, ili se pogoršati, što bi uzrokovalo rast nove epidemije te dovelo do velikog opterećenja za ljude i ekonomiju.

















